2017年版7月14日は内視鏡の日。由来や内視鏡の歴史や種類について紹介。
公開日:
:
最終更新日:2017/07/01
はやりもの
こんにちは、ヒロです。
内視鏡の日です。内視鏡といえば、昔は胃カメラと言うイメージでしたが、今は大腸カメラや内視鏡カメラの映像を見ながら手術なんてのもあります。
中々調べる機会もありませんが、せっかくの内視鏡の日なので種類について調べてみましょう。
内視鏡の日とは?
内視鏡医学研究振興財団が2006年に制定。七(な)一(い)四(し)で「ないし」の語呂合せ。
内視鏡医学研究振興財団
内視鏡とは?
内視鏡の種類内視鏡検査というと、一般的に胃や大腸などの消化器の検査を思いうかべる人が多いかと思います。しかし、内視鏡は消化器以外にも臓器ごと、あるいは使用目的ごとに作られており、非常に多くの種類があります。その太さや長さも目的に応じて様々です。
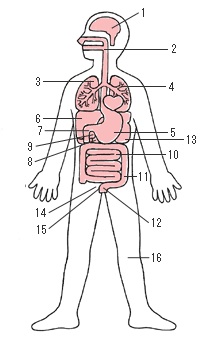
(1)脳内用スコープ
(2)耳鼻咽喉用スコープ
(3)胸腔鏡(ソラコスコープ)
(4)気管支用スコープ
(5)上部消化管汎用スコープ
(6)腹腔鏡(ラパロスコープ)
(7)十二指腸スコープ
(8)膵管鏡
(9)胆道鏡
(10)小腸内視鏡
(11)大腸用スコープ
(12)直腸鏡
<泌尿器科用>
(13)経皮的腎盂鏡(パークテイニアスネフロスコープ)
(14)膀胱尿道鏡・尿管鏡(ウレテロレノスコープ)・前立腺切除鏡(レゼクトスコープ)
<産科・婦人科用>
(15)子宮鏡(ヒステロスコープ)・羊水鏡(アムニオスコープ)・骨盤腔鏡(クルドスコープ)
(16)関節鏡
やはり、高い頻度で観察や治療に用いられるのは消化管用の内視鏡です。使用目的としては、まず病巣(びょうそう)をさがすための観察があげられます。肉眼だけでなく、写真やビデオ画像による観察、顕微鏡で病気を診断するために必要な組織採取などが行えます。胃や腸などの管腔臓器(かんくうぞうき)の内側(粘膜)を観察するには、有効な検査といえます。
また、処置治療も行えます。病変部分の切除や止血、胆石などの砕石(さいせき)・採石、異物摘出(てきしゅつ)などが行え、開腹手術よりも肉体的・精神的負担が少なくて済みます。
このように、現在では内視鏡は単に患部を観察するだけではなく、組織採取、治療・処置ができるとても有用な道具となっています。
一方で、内視鏡検査による事故や、感染などが起こらないよう、医師が十分に技術をみがき、注意をおこたらないよう努力しています。そして洗浄・消毒など機器のメンテナンスなどにも十分な注意をしています。
内視鏡の歴史
内視鏡の起源
内視鏡の起源は紀元前「人間の身体のなかを何らかの器具を使ってのぞいてみる」という内視鏡の起源をたどると、古代ギリシア・ローマ時代にさかのぼるといわれます。紀元一世紀のポンペイの遺跡からも内視鏡の原型とみられる医療器具が発掘されています。
直接、管を通して生体内の観察を初めて試みたのは、ボチニ(Bozzini)で、1805年にLichtleiter(導光器)という器具を製作し、尿道や直腸、咽頭の観察を行いました。さらに、1853年にフランスのデソルモ(Desormeaux)は、尿道や膀胱を観察する特殊な器具を製作し、この器具に初めて内視鏡(endoscope)という名称を与えています。
BozziniのLichtleiter

Desormeauxのendoscope
様々な試みを経て、初めて生きている人間の胃のなかをのぞき見たのはドイツの医師クスマウル(Kussmaul)です。1868年、日本の明治元年にあたります。長さ47センチ、直径13ミリのまっすぐな金属管をつかい、剣を呑みこむ大道芸人で試みました。その約10年後、医師ニッチェ(Nitze)とライター(Leiter)により尿道・膀胱鏡、さらに1881年ミクリッチ(Mikulicz)らにより初めて実用化された硬性胃鏡が作られました。それらの硬性胃鏡は、検査時に全く屈曲のできないものでした。
これを改良し曲がったままでも観察できるようにしたのが、1932年にドイツの医師シンドラー(Schindler)が発表した軟性胃鏡です。直径11ミリ、長さ75センチの管で、先端に近い1/3の部分がある程度曲がり、管の内部に多数のレンズを配し、豆電球で照明し、胃の内部を見たのです。
まず、内視鏡開発の歩みから見ていきましょう

Schindlerの胃鏡

豆電球のついた
先端部
胃カメラの誕生
胃カメラの開発は日本で本格化した1898年、ドイツのランゲ(Lange)とメルチング(Meltzing)により初めて胃カメラの開発が試みられました。しかし、実用化は不可能でした。
1949(昭和24)年、東大分院のある医師から「患者の胃のなかを写して見るカメラをつくってほしい」という難題がオリンパス光学工業(現・オリンパス)にもちこまれました。これがその後の「胃カメラ」の開発の始まりです。極小レンズの製作、強い光源の検討、本体軟性管の材質探し、最適なフィルムの入手や水漏れ対策の追及などすべてが手探りの試行錯誤の連続でした。翌1950年、言葉では言い尽くせない苦難のなかから生まれた試作機は、本体軟性管の先端に撮影レンズがあり、フィルムは白黒で幅6ミリ、手元の操作で豆ランプをフラッシュさせて撮影し、ワイヤーで引っぱってフィルムを巻き上げるものでした。しかし、この器械はまだまだ不満足なもので、臨床的に十分使えるまでには至りませんでした。

胃カメラ
その後、東大第一内科の医師と当社技術開発陣の協力でかずかずの難問をクリアし、1.危険がない 2.患者に負担を与えない 3.胃内壁すべてを短時間に撮影できる 4.鮮明な映像で診断できる、という理想を追い求め、胃カメラは急速に発展し、完成したものとなって広く普及しました。
こうして、診療技術の飛躍をもたらし、胃がんの早期発見に貢献できるようになりました。
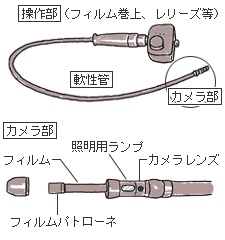
胃カメラ
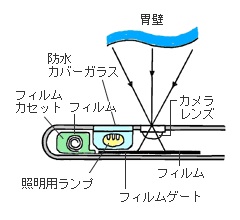
胃カメラの先端部の構造
ファイバースコープの誕生
胃カメラに「目」がついた
1960年代に入って、アメリカで開発された新素材「グラスファイバー」は様々な分野で注目をあびました。内視鏡分野でもいち早くこの素材に着目し、ハーショヴィッツ(Hirschowitz)らは曲がっていても光を端から端へそのまま伝えるガラス繊維の特性を内視鏡にとりいれることで、直接胃内を見ることに成功しました。このときから医師はリアルタイムで胃内を直接見ることができるようになったのです。しかし、これでは写真を撮ることはできませんでした。写真が撮れるようになったのは、「ファイバースコープ付胃カメラ」が登場した1964(昭和39)年のことでした。ついに待望の「目」が付いたのです。

ファイバースコープ付き胃カメラ
目のない胃カメラの欠点がいっきに解決され、「ファイバースコープ付胃カメラ」では、胃内を直接観察できるうえ、動的な分析も可能になり、より高度な質的診断のみちが拓かれた画期的な器具として、大きな注目をあびました。その後、次々に新発想、新技術、新材質の検討が加えられ、撮影も接眼部につけたカメラで行えるようになり、1975(昭和50)年頃には、胃カメラの時代は終わり、完全に「ファイバースコープ」に取って代わりました。
さらに、内視鏡の対象領域は「食道」「十二指腸」「大腸」「気管支」「胆道」など各分野へひろがっていくことになります。診断に加えて、内視鏡を使っての「治療」が可能になってきたことで、内視鏡は医療現場では欠かせない地位を確立したのです。

初期のファイバースコープ
医用ファイバースコープの構造
ビデオスコープ開発
ビデオカメラが内視鏡を変えたビデオスコープの開発:
固体撮像素子CCDを使ったビデオカメラを内視鏡に組み込んだのが「ビデオスコープ(電子スコープ)」です。画像を数十万個もの画素でとらえ電気信号にかえてテレビモニター画面に送りこむものです。それまでは熟練した医師一人しか見ることのできなかった臓器内面の状態が、ビデオスコープではテレビモニターに画像として映しだせるので複数の医師や医療従事者も同時に見ることができるようになりました。安全性も向上し、見落としも少なくなり、診断の精度が飛躍的に上がりました。また画像処理が可能になり、電気的コントロールで画像の鮮鋭度を高め病変の識別を行いやすくしたり、カラー信号の操作で肉眼では見えにくい部分の観察もできるようになりました。これは、内視鏡による治療の範囲を拡大する結果をももたらしました。

初期のビデオ内視鏡システム
超音波内視鏡の登場:
内視鏡の先端に超音波を発信する振動子をとりつけた「超音波内視鏡」も同じ頃に開発が始まりました。「超音波内視鏡」では、潰瘍や病変が胃壁や腸壁のどの深さまで達しているか、リンパ節への転移の有無など、消化管の粘膜表面だけでなく粘膜下の状態まで診断できるようになりました。
こうして、内視鏡は検査・診断から、治療・処置の時代にはいっていきました。

初期の超音波内視鏡システム
ハイビジョンシステムへ
より高い検査精度の実現をめざして2002年11月、世界で初めて「ハイビジョン内視鏡システム」が生まれ、内視鏡の概念が大きく変わりました。最先端の画像技術を結集し、きわめて微小な病変も診断できるほどの画像の精度向上を提供することが可能になりました。
高度な診断精度の情報提供を実現したハイビジョンとLCDモニターを核として、いままで以上に高画質、高品位な画像を提供できるようになりました。従来のものと比べて、走査線数・水平方向画素数が大幅に増加し、微細な血管や粘膜の表層構造までリアルに観察することができるようになりました。粘膜のわずかな色彩の変化を強調表示する「IHb色彩強調」機能や、一般観察ではわかりにくい病変をはっきり見えるようにする「IHb擬似カラー表示」機能を搭載しています。また、動画や静止画像の電子的拡大が可能となり、挿入性の向上や検査・診断の効率化とあいまって、新世代システムとして脚光をあびています。これは同時に、医師の診断時間の短縮や疲労の軽減、患者さんの身体的な負担の軽減に大きく貢献することになったのです。

「世界初のハイビジョン内視鏡システム」
(2002年)
ハイビジョンシステムの登場により医療機関のネットワーク化に対応するトータルな情報管理も容易になり、また周辺機器のラインナップは一段と拡充されました。
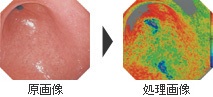
IHb分布(IHb擬似カラー表示)
「ハイビジョンシステム」はこれからの内視鏡の主流になるものと考えられています。
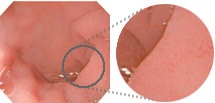
従来信号による画像の部分拡大
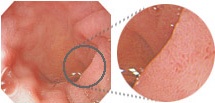
ハイビジョン信号による画像の部分拡大
内視鏡の先端技術
人体の内部にひそむ患部をこの目で直視し、確実に治療したいという医師の願望を、技術陣が一つひとつ解決していく「内視鏡」の開発は、つねに過去に前例のない文字通りゼロからの出発でした。技術開発は一人の天才でできるものではありません。新しい発想を実用化するには、多くの人びとの知能と努力と年月が必要でした。医療現場からの要請に応え、光学技術、エレクトロニクス技術、材質開発から最新の情報システム技術にいたるまで、さまざまな分野の最先端技術により、内視鏡は進化してきました。
内視鏡は、病気の早期発見・早期治療のための手段として、今後も大きな期待がされており、より負担の少ない検査、より精度の高い検査、より高度な治療を行うために、医師と開発者による技術開発が行われています。
内視鏡の構造と技術
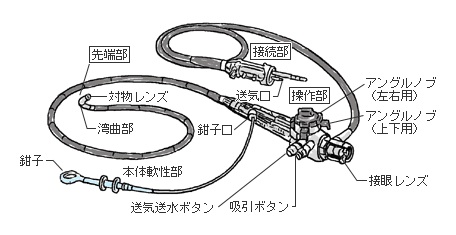
現在の先端をゆく内視鏡として「ビデオスコープ(電子スコープ)」の機能を見てみましょう。内視鏡の構造と機能

内視鏡システム
内視鏡システムは、ビデオスコープとビデオシステム本体(カラーモニター、ビデオプロセッサー、光源装置)の二つに大別されます。
ビデオスコープは、操作部、挿入部、先端部、接続部(コネクター部)からなり、接続部(コネクター部)がビデオシステム本体につながり、伝達される画像はモニターで観察されます。
このモニターには、ビデオスコープの先端に組み込まれた小型撮像素子(CCDなど)でとらえた鮮明な画像が映し出されます。
操作部は、内視鏡の湾曲を上下左右に制御するアングルノブ、送気送水ボタン、吸引(きゅういん)ボタンや処置具を挿入する鉗子(かんし)口がついています。
内視鏡の先端部には、臓器内部の粘液や血液で先端レンズが汚れたときに水や空気を噴出して洗い流すノズルや対物レンズを通じて画像をとらえるための超小型高性能カメラ(CCD)などが埋め込まれています。
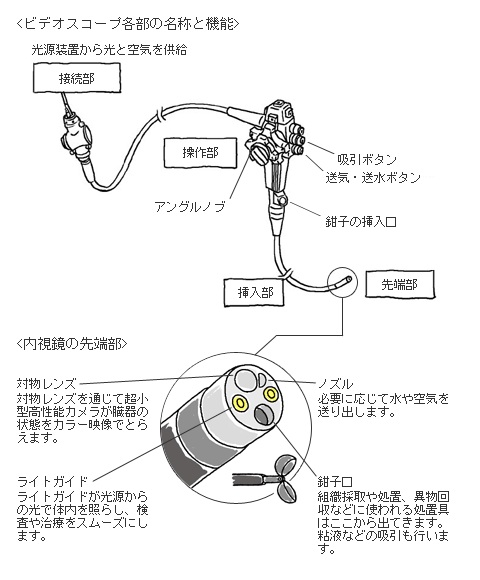
ビデオスコープ各部の名称と機能・内視鏡の先端部
ハイビジョン内視鏡
ハイビジョン内視鏡システム限られた時間の中で、より精度の高い検査をする・・・そのためにオリンパスは世界で初めて、内視鏡に「ハイビジョン技術」を導入しました。
走査線と水平方向の画素数が大幅に増大したモニターと、ハイビジョン対応の高画質CCDとの組み合わせによって、飛躍的に鮮明な画像が得られるようになりました。
従来の方式では発見が困難であったかもしれない微細な粘膜構造の変化も、観察しやすくなりました。
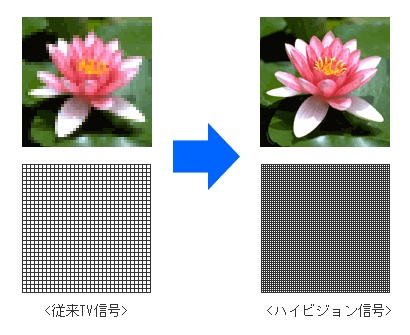
従来信号とハイビジョン信号との比較イメージ
細径内視鏡と経鼻内視鏡検査
内視鏡の細いチューブの中には、(1)おなかの中の様子を撮影するためのレンズや撮像素子 (2)おなかの中を明るく照らすためのライト (3)体内の粘液や血液を吸引したり、組織の採取や処置をするための道具を出す管路 (4)水や空気を送り出すための管路など、検査や治療で必要となるさまざまな機能が搭載されています(図1)。内視鏡の構造と技術
(図1)内視鏡先端部の構造の一例
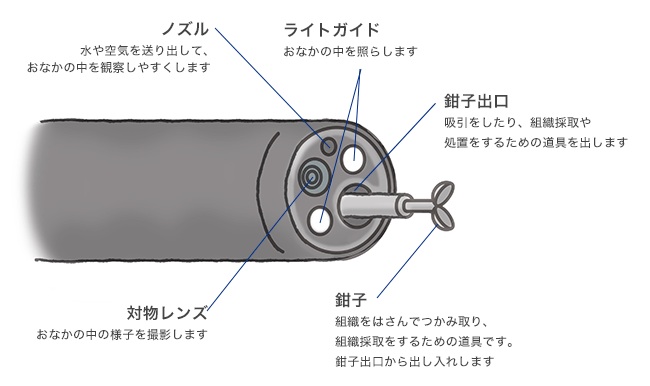
そのため、患者さんが呑み込みやすくなるように内視鏡の外径を細くするためには、多くの技術的な課題を解決する必要がありました。近年、幾多の技術革新により精密加工技術やデジタル画像処理技術がさらに向上したことで、現在では胃の内部の観察に適した画質を有する約5~6mm程度の細さの内視鏡が開発され、医療の現場で使用されています。この細径内視鏡は、外径が細いことで、口からの検査時に患者さんの苦痛を軽減することが期待される他、鼻から挿入する内視鏡検査(経鼻内視鏡検査)も可能となりました。
経鼻(挿入)内視鏡検査と経口(挿入)内視鏡検査
細径内視鏡による経鼻内視鏡検査では、検査中に会話をすることができる他、内視鏡が舌のつけ根を通らないため嘔吐感がなく、一般的に苦痛が少ない検査方法といわれています。一方で、鼻腔が狭い患者さんでは、鼻からの挿入が難しい場合や、痛みを感じたり鼻出血を伴ったりすることがあります。
また、経口内視鏡検査で一般的に使用されている外径8~9mm程度の内視鏡と比べ、画質や処置性能がやや劣るため、より精密な検査や治療を行う際には、ハイビジョン観察や高度な治療ができる内視鏡を用いて経口挿入による内視鏡検査が行われます。
このように内視鏡検査の目的に応じて、使用する内視鏡や挿入方法が使い分けられており、細径内視鏡の登場により内視鏡検査の選択肢が広がったといえるでしょう。それぞれの特徴を一覧表にまとめましたので、内視鏡検査を受ける際はそれぞれの特徴をよく理解して、不安や気になる点があったら医師に相談してみましょう。
経鼻内視鏡検査と経口内視鏡検査の特徴
経鼻内視鏡検査 経口内視鏡検査
挿入経路
 経鼻(鼻から)挿入
経鼻(鼻から)挿入 経口(口から)挿入
経口(口から)挿入内視鏡の外径
 5~6mm程度
5~6mm程度 8~9mm程度
8~9mm程度内視鏡の画質 通常の検査では、十分な画質 より精密な検査に適した高画質
治療・処置 △
(組織採取や簡単な治療が対応可能) ○
(高度な治療にも対応)
麻酔(前処置) ・鼻の通りを良くする薬を噴霧した後、鼻に麻酔をかける。
・鎮静剤は使用しない。 ・のどに麻酔をかける。
・治療のために検査時間が長くなる場合や反射が強い場合、患者さんの同意を得て鎮静剤を使用することがある。
検査中のつらさ ・嘔吐反射が少ない。
・鼻腔が狭い場合などでは、痛みを感じることがある。 ・嘔吐反射がある。
※鎮静剤を使用した場合には、つらさが軽減される。
検査中の会話 ○ ×
検査時の注意点/副作用 ・鼻腔が狭い場合、挿入できないことがある。
・鼻出血する場合がある。 ※鎮静剤を使用した場合、稀に副作用が起こることがある※1。
検査終了後の注意点 ・検査後に異常がなければ、すぐに帰宅できる。 ・検査後に異常がなければ、すぐに帰宅できる。
※鎮静剤を使用した場合、検査後1時間程度は、医療機関で安静にしている必要がある。また、検査当日は、車の運転等ができない。
検査の受け方 内視鏡検査の受け方:上部内視鏡検査(経鼻挿入) 内視鏡検査の受け方:上部内視鏡検査(経口挿入)
※1 全国518施設が参加したアンケート調査では、2003年から2007年の5年間に、鎮静剤に関連して生じた偶発症は、0.0013%(12,563,287件中167件)であったと報告されています。
大腸内視鏡技術の向上
日本人の食生活の欧米化がすすみにつれ、大腸の疾患が増加し、大腸内視鏡検査の役割も高まってきています。大腸内視鏡検査は、曲がりくねった長い大腸の深部にやわらかい内視鏡を挿入しなければならず、医師にとっても熟練した技術を要する検査です。そのため大腸内視鏡には、挿入を容易にする為のさまざまな工夫が盛り込まれています。最近では、内視鏡の挿入部の硬さが任意に可変できる機能や磁気を利用し内視鏡の挿入状態を確認しながら検査を行えるような装置の開発も行われています。
硬度可変スコープ
内視鏡操作部に組み込まれた硬度可変ノブを回すことでスコープ内部に組み込まれたコイルが伸縮し、スコープの硬さを任意に可変することができます。腸管の湾曲や形状に合わせてスコープの硬さを可変しながらやわらかいスコープを進退させ、スコープ先端部を大腸の深部まで挿入していきます。

スコープ内部構造イメージ

硬度可変ノブ写真
挿入形状観測装置
大腸内視鏡では、スコープ挿入時にS字結腸のように腸管の曲がりくねった部分でスコープ挿入部がループ状に撓んでしまい、スコープを押しても前に進まなくなってしまうことがあります。
そのような場合にこれまではX線にてスコープの体内での状態を確認していましたが、磁界を利用した挿入形状観測装置ではリアルタイムで3次元的にスコープの挿入状態を確認することができます。

3次元表示
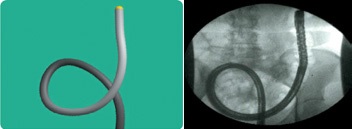
X線画像との比較

挿入形状観測装置イメージ
拡大観察の技術
微細な病変をとらえる拡大技術
一見平坦に見える大腸の粘膜表面でも詳細に観察してみると、陥凹(かんおう)型になった病変が存在することが発見され、さらに病変部を拡大して紋様を観察、分類することでその病変の状態が把握できるようになってきました。
このような先駆者的先生方の研究をサポートしながら、オリンパスは機器の開発を行ってきました。現代の拡大内視鏡は、マイクロマシン技術のアクチュエーターを内視鏡先端部に内蔵し、独自の拡大コントローラーによるレンズ移動で、拡大操作を実現させることができるようになりました。
これによって約100倍(14インチモニター上)の高解像拡大画像を得ることができ、さらなる画像診断学の発展のお手伝いをしています。
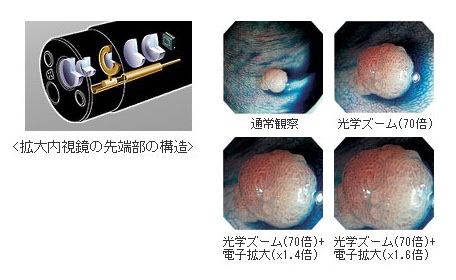
拡大内視鏡の先端部の構造
超音波内視鏡技術の向上
超音波内視鏡の登場により、通常の内視鏡では見ることができない粘膜下の病変、膵臓など深部の臓器の詳細な観察が可能となりました。超音波内視鏡は、潰瘍や病巣(びょうそう)の深達度診断や、膵臓・胆道などの内視鏡では直接観察することが困難な深部の臓器の精密検査に用いられています。より鮮明かつ広範囲の超音波画像を得る為の技術開発に取り組んでいます。
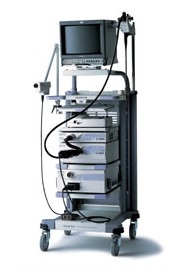
超音波内視鏡システム
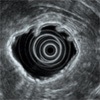
5Mhz画像
20Mhz画像

超音波内視鏡の先端部
(メカニカル ラジアル式)
電子走査式超音波内視鏡の開発
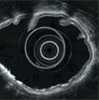
電子コンベックス走査方式を採用した超音波ビデオスコープです。周辺にある臓器を認識しながら、粘膜下にある血流の動態を観察することが可能で、目的部位の組織の採取(超音波内視鏡ガイド下穿刺(Fine needle aspiration :FNA))が行えるようになりました。
超音波内視鏡の先端部
(電子 コンベックス式)
内視鏡画像
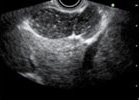
超音波画像
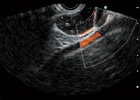
超音波画像(血流)
3次元構築が可能な超音波ユニットの開発
3次元走査に対応した超音波プローブが開発され、3次元走査によって得られたデジタルデータを元に、病変のつながりを容易に観察できる斜視表示が可能になりました。病変の立体的な把握が出来る様になり、内視鏡画像と超音波画像の位置関係を分かり易くする斜視表面構築が出来るようになりました。
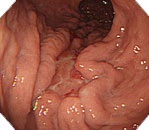
内視鏡画像
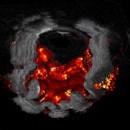
斜視表面構築
カプセル内視鏡
実用化されたカプセル内視鏡の概要と課題オリンパスの小腸用カプセル内視鏡は、超小型撮像素子を内蔵した外径11mm、全長26mmのカプセル型をしています。
低消費電力での撮影機能と無線送信技術が搭載されています。口から飲み込んだカプセル内視鏡は消化管の蠕動運動によって消化管内部を移動してゆき、内蔵されたカメラが撮影した画像を体外に送信し画像診断をおこないます。
カプセル内視鏡には、内蔵されたバッテリーのパワーと作動時間の問題、見たい部位への誘導が不可能なことなど課題も残されています。
これらの問題を克服し、現在普及しているチューブ型の内視鏡の機能に近づくのはまだまだ将来のことになりますが、さまざまな研究開発が進められています。

カプセル内視鏡
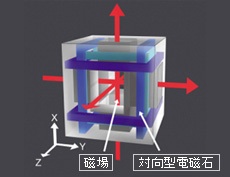
全方位誘導システム
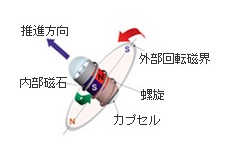
通常の内視鏡は、操作部や手元側の挿入部を医師が直接コントロールをして使用しますが、カプセル内視鏡は医師が手で触れることができないので、見たいところへ誘導するには、体外からコントロールできるような仕組みが必要になります。そこで、オリンパスではそのような仕組みの一つとして磁気を利用して、消化管内のカプセルを自由自在に誘導する技術開発を行っています。これは、カプセル内視鏡のなかに磁石を内蔵し、「体外磁場発生装置」により磁場を任意の方向に発生させて、カプセル外表面に設けたねじのような螺旋によりカプセルを回転させ、体外からカプセル内視鏡の進行方向をコントロールするものです。東北大学電気通信研究所 石山研究室の協力を頂いております。
均一な磁場を発生させることができる対向型電磁石をXYZの3軸に配置することで任意の方向に磁場を発生することが可能になります。
体外磁場発生装置が発生させる回転磁界により、磁石を内蔵したカプセルを回転させカプセル外表面に設けた螺旋によって推進力を得ることができます。
自走機構 (相対螺旋式・キャタピラ式)
カプセル内視鏡の自走機構は、全方位誘導システムと同様、カプセル内視鏡を思いのままにコントロールするシステムですが、磁場のような外部からの力を利用するのではなく、カプセル自体に移動する機能を搭載することができないかというテーマで取組んでいる技術です。
例えば、相対螺旋式はカプセルの外周に螺旋状の突起を設け、カプセルを回転させることで前後方向に推進力を得る原理で、キャタピラ式はカプセルの外周に複数のキャタピラを取り付けて消化管の内壁を自在に移動可能にするという原理です。
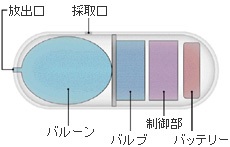
薬液放出・体液採取機構
通常の内視鏡と同様に、カプセル内視鏡にも治療ができることが期待されています。オリンパスでは、カプセル内視鏡に内蔵した小型開閉弁を体外から通信で制御して内蔵したバルーン内部の液体を放出することにより、任意の位置/タイミングで薬液を放出したり、体液を採取する技術の開発に取り組んでいます。
光デジタルによる画像強調観察技術
現在、増えつづけている消化器のがん。小さな病変を早期に発見、治療することの重要性が高まるなか、粘膜表面の色、構造をより自然に、より精細に観察するための内視鏡観察技術の開発が進められてきました。「ハイビジョン技術」が内視鏡観察に導入されて以来、飛躍的に鮮明な画像が得られるようになりましたが、最近では、従来の光では観察しにくかった小さな病変をより観察しやすくするため、「光デジタルによる画像強調」を用いた観察技術の開発に取り組んでいます。
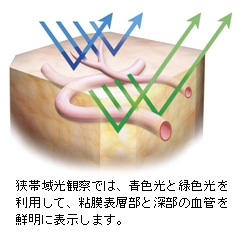
通常の内視鏡検査では、白色光を粘膜表面に照らすことにより、自然な色をモニタ上に再現しますが、「光デジタルによる画像強調」を用いた観察では、光の波長を制御することで、粘膜表層の毛細血管や、わずかな粘膜の肥厚、深部血管などを強調して映し出します。このような特殊な光を用いた新しい内視鏡観察技術が、「光デジタルによる画像強調観察技術」と呼ばれています。
狭帯域光観察(Narrow Band Imaging=NBI)
がんの増殖には、血管からの栄養補給を必要とするため、病変の近くの粘膜には、多くの血管が集まりやすくなると考えられています。そこで、粘膜内の血管などをより鮮明に観察しやすくするために、血液中のヘモグロビンが吸収しやすい特殊な光を照らし画面に表示するのが、狭帯域光観察です。
狭帯域光観察では、毛細血管の集まりやそのパターンなどが鮮明に表示され、通常光による観察では見えにくかったがんなどの早期病変の観察において有用性が期待されています。またこれまでは、血管や粘膜の詳細な観察のためには色素による染色を行わなければならないこともありましたが、狭帯域光観察を行うことによって、患者さんの身体的な負担が軽減されることが期待されます。
その他、正常組織と病変組織における自家蛍光(*1)の強さを色の違いで表示する蛍光観察や、粘膜の深いところにある血管や血流情報を強調表示する赤外光観察などがあります。
狭帯域光観察
(*1)粘膜に含まれるコラーゲンなどは、青色光を照射すると緑色を発する特徴をもっており、自家蛍光と呼ばれています。
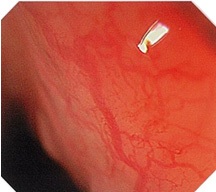
食道の通常光観察画像
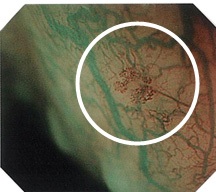
狭帯域光観察画像
(症例説明)
狭帯域光観察では、粘膜表層の毛細血管が強調されて表示されます。
画像提供:昭和大学横浜市北部病院 井上晴洋先生
内視鏡治療
内視鏡は消化管の中に入り、大切な臓器の内側を目で見ることができる医療機器です。けれど、実は、「見る」だけでなく、消化管を見ながら、病気の治療にも貢献しています。 このページでは、内視鏡が持っている「見る」以外の様々な技術を紹介します。内視鏡で行われる治療には、どのような技術が用いられているか、確認してみてください。組織採取(バイオプシ)
生体組織が決め手組織採取(バイオプシ)は、小さな鉗子(かんし)等を使って生体組織を取ることをいいます。この組織を顕微鏡で観察(病理(びょうり)検査)することで、組織細胞の形や異常などから良性・悪性の判断をすることが可能です。
組織採取の鉗子の先端はクリップのような形をしています。このクリップでしっかり組織をつかまなくてはなりません。しかし、あまり強くつかむと、組織や細胞が崩れてしまいます。これでは大切な組織診ができません。ほどよい力で組織を採取できるように加減され、また病理診断に十分な量の組織を採取できるようにカップに穴があいているものが開発されています。また、組織の目的部位を採取する際に滑らないようにぎざぎざした先端になっています。針付のクリップは狙った部位をしっかり抑えて組織採取するために開発されました。
鉗子のカップ部は組織をしっかり包み込むだけでなく、周辺は刃になっており、鋭い切れ味で組織を切り取りやすくしています。
細胞採取の場合は、細胞診(さいぼうしん)ブラシを使い細胞を絡め取ります。
鉗子の大きさは3ミリ以下の小さなものです。細胞診ブラシの直径は1~5ミリ、長さも10ミリ以下です。
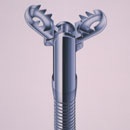
ワニ口鉗子
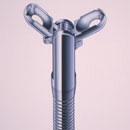
孔付き鉗子
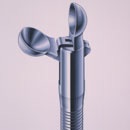
片開き鉗子
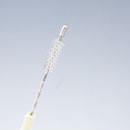
細胞診ブラシ
異物摘出
誤飲の強い味方身体のなかにある異物を内視鏡で探し、鉗子(かんし)で取り出す技術です。排泄が困難、体内にあることで苦痛を伴う、または危険な物質がある場合などに行われます。食道に刺さった魚の骨、子供が飲み込んでしまったコインやボタン電池を取り除くなど、内視鏡と鉗子を使って苦痛や危険から逃れることができます。
鉗子(把持(はじ)鉗子)は異物に合わせて使い分けます。W字型はコインやボタン電池など、平らものを強くはさむように設計されています(写真1)。V字型は爪がついているので、柔らかい異物向きです(写真2)。針やピンのようなすべりやすい異物には、ゴム付の鉗子を使います(写真3)。鰐口型は鉗子の内側に凸凹があるので、複雑な形状をした異物摘出(てきしゅつ)に利用されています(写真4)。丸く滑りやすい異物の場合は、バスケット型の把持鉗子が活躍します(写真5)。この鉗子は胆管結石(けっせき)の回収にも使われています。

W字型把持鉗子
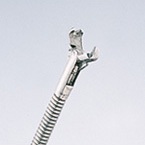
V字型把持鉗子

ゴム付把持鉗子

鰐口型把持鉗子

バスケット型把持鉗子
内視鏡的ポリープ切除術(ポリペクトミー)
小さなポリープを切除ポリペクトミーとは良性腫瘍を含めた隆起(りゅうき)性病変を切除・治療する方法です。ポリペクトミーを行う腫瘍は通常、茎や起始部の径が10~15ミリ以内の小さなものです。また形態は隆起状のものが多く、一部は表面型の病変もあります。
高周波スネアと呼ばれるワイヤーを投げなわのように隆起物の根元にかけ、焼き切る方法と、ワイヤーを閉めて根元を壊死(細胞が死滅)させて自然脱落させる方法があります。高周波スネアで切除したポリープは、回収して組織検査することで、良性・悪性の判断や悪性度の判断が可能になります。

高周波スネア
より小さなポリープやくびれのないポリープの場合は、クリップ状のホットバイオプシ鉗子(かんし)でつまんで切除することもあります。この鉗子は切除と止血が同時にできます。
隆起の少ない場合は、局所注射用の注射針を使って、根元に生理食塩水等を注射し、ポリープを隆起させてから切除しています。

ホットバイオプシ鉗子
内視鏡的粘膜切除術(EMR)
様々な道具と手技開発内視鏡的粘膜切除術(Endoscopic mucosal resection:EMR)は内視鏡を用いて筋層以下(粘膜下層の奥)に障害を与えずに、粘膜下層の深さで粘膜層を広く切除し、組織を回収する技術です。内視鏡の役割は患者さんのQOLの向上につながる低侵襲(ていしんしゅう)治療の実現のため、「広範囲の早期がんをより適確に、完全に、一括切除する」ことをめざしたEMRは、早期のがんに対し、従来の外科的治療に代わる新しい治療法として脚光をあびています。
EMRは開腹手術に比べ、患者さんの身体の負担が軽いため、今後も多いに期待される手技です。同時にEMRの技術(器具や道具の開発)も改良・応用され、様々な病変の検査、処置・治療に、幅広く利用されていくことと考えられます。
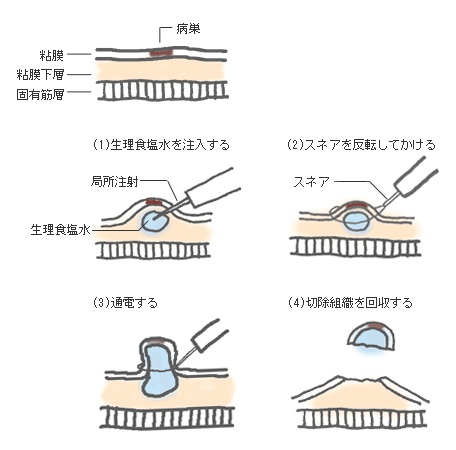
EMRの手技
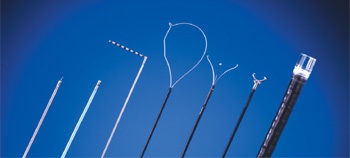
さまざまなEMR用処置具
内視鏡的粘膜下層はく離術(ESD)
内視鏡によるがん治療の進歩早期がんに対して行われている内視鏡治療は、開腹手術に比べて入院日数が短期間ですみ、また患者さんへの負担も軽くできるため、従来の外科治療に代わる新しい治療法として注目されています。
内視鏡を使った治療法には、スネアと呼ばれる金属の輪を病変部に引っ掛け、高周波電流を流して切り取る方法(内視鏡的粘膜切除術;Endoscopic mucosal resection:EMR)や、最近では、専用の処置具を使ってより大きな病変を切り取る方法も行われるようになってきています。これは内視鏡的粘膜下層剥離(はくり)術(Endoscopic submucosal dissection: ESD)と呼ばれています。
EMRは、治療が比較的短時間ですみますが、一度に切り取ることができる病変が、スネアの大きさ(約2cm)までと制限があるのに対し、ESDでは専用の処置具を使い、より広範囲に病変を切り取ることが可能な治療法です。
切り取られた病変は、最終的に顕微鏡でその組織の様子が確認されます(病理検査)。
このように、ESDでは大きな病変もひとかたまりで取れ、また病理検査でのより正確な診断にも役立つと考えられています。

ESD治療に用いられる器具
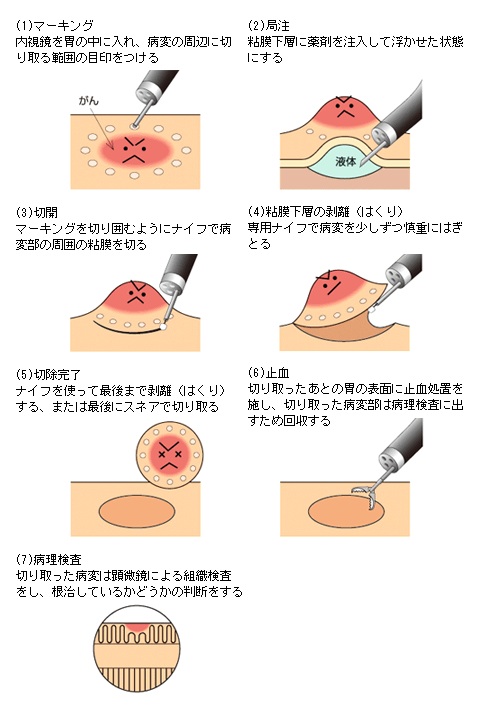
ESDの手技
止血
内視鏡による止血術出血を止める、これが止血です。内視鏡による止血には熱凝固による方法、クリップによる方法、薬剤による方法と大きくわけて3つの方法があります。出血の大きさ、出血量、出血部位などを考慮して、最適な方法を選択することで止血を行います。
熱凝固による方法:
高周波電流による止血法は、出血部に高周波凝固子をあて、高周波電流を流して、出血部位に集中して発生する熱により組織を凝固止血します。
ヒートプローブによる止血法は、先端に特殊発熱ダイオードが組み込まれた鉗子(かんし)を、血管の周囲に軽く押し当て止血します。また照射後にしばらくプローブ(鉗子)を軽く押しあてることにより、止血効果が高まります。
レーザーによる止血法は、出血部をレーザー光線で灼焼して、出血を止めます。

ヒートプローブ
クリップによる方法:
クリップ止血法は、直接出血している血管や粘膜をクリップで摘んで圧迫し、止血します。高周波やレーザーという熱を使わずに、機械的な操作だけで止血する、より安全性の高い方法です。クリップには回転機能がついているものがあり、目的の部位に合わせてクリップの開脚方向を回転させることも可能になっています。
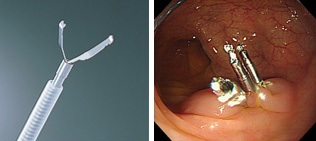
止血に用いられるクリップ
薬剤による止血法・薬剤局所止血法:
薬剤局所注入法は、組織の固定や血管の収縮作用をおこす薬剤を、内視鏡下に出血部を確認しながら、注射して止血する方法です。 薬剤散布止血法は、出血粘膜表面に薬剤を塗布または散布して、その薬剤の薬理作用やコーティング作用によって止血します。
砕石・採石
胆石を砕く、採る内視鏡の鉗子(かんし)のなかには、胆道のなかにできた石を砕いたり(砕石:さいせき)、取り出したり(採石)する道具があります。肉眼(内視鏡)やX線下で石を確認し、石の大きさや位置により、適した形状の鉗子で対応します。
胆管結石(けっせき)の砕石具は、強いワイヤーでできたバスケット型の形状をしています。結石をバスケットのなかに取り込み、バスケットを閉じ締め付けることにより、石を砕きます。
また、石の数が少ない時や小さな場合は、砕かずにそのままバスケット鉗子を用い、採石し、摘出(てきしゅつ)することもあります。
バスケット鉗子による採石
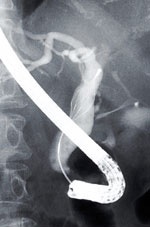
採石透視画像

バスケット把持鉗子
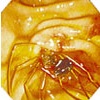
採石内視鏡画像
砂泥上の小さな石は、バルーンカテーテル(風船状のカテーテル)でかき出してくることもできます。
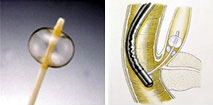
バルーンカーテンによる採石
出典 オリンパス
まとめ
内視鏡種類の多さにびっくりですね。小さな手術なら開腹せずに内視鏡で済ませられるのは本当に体の負担にならないので素晴らしい技術です。内視鏡は痛いと言うイメージのある人もいると思いますが、痛くない物もありますのでよく調べて見るといいかもしれないですね。
ブログ村のトレンドニュースの注目記事で1位になった記事です。
↓
消費税について考察
良かったらブログランキング2つクリックしてやってください。
にほんブログ村
トレンドニュース ブログランキングへ
カテゴリー
- Super Mario Run関連
- お笑い関連
- はじめしゃちょー
- はやりもの
- インターネット関連
- エンターテイメント
- ゲーム攻略
- スポーツ関連
- ダイエット関連
- ドラマ関連
- パソコン関連
- ブログ運営
- ポケモンGO関連
- ユーチューバー
- リオオリンピック関連
- 不思議な現象
- 教育
- 映画関連
- 最先端医療
- 未分類
- 熊本地震
- 社会情勢
- 簡単シリーズ
- 芸能関連
アーカイブ
- 2019年5月
- 2019年3月
- 2018年10月
- 2018年3月
- 2017年3月
- 2017年2月
- 2017年1月
- 2016年12月
- 2016年11月
- 2016年10月
- 2016年9月
- 2016年8月
- 2016年7月
- 2016年6月
- 2016年5月
- 2016年4月
- 2016年3月
- 2016年2月
- 2016年1月
- 2015年12月
関連記事
-

-
2016年版11月15日は753の日。由来や753の歴史背景について紹介
こんにちは、ヒロです。 11月15日は753の日です。由来や753の歴史について紹介し
-

-
2016年板11月4日はE.T.の日。由来やあらすじ。本当はこうなるはずだったE.T.の元ネタ紹介
こんにちは、ヒロです。 11月4日はE.T.の日。由来やあらすじ。スティーブンスピルバ
-

-
2017年版8月2日はカレーうどんの日。記念日の由来や美味しいカレーうどんの店を紹介
こんにちは、ヒロです。 8月2日はカレーうどんの日です。 由来やカレーうどんの美味し
-

-
2016年版8月31日は野菜の日。由来や野菜を色んな視点で分けた場合の分け方について紹介。
こんにちは、ヒロです。 8月31日は野菜の日です。 由来や野菜を色んな観点で分類わけ
-

-
2016版東京の花火大会リスト。花火大会の規模や特徴日程を記載
こんにちは、ヒロです。 2016年の東京の花火大会の情報です。 わかり次第情報追記してい
-

-
2016年版8月25日は即席ラーメンの日。由来や即席ラーメンメーカー、シェアなど紹介。
こんにちは、ヒロです。 8月25日は即席ラーメンの日です。 ある意味歴史的な日である
-

-
2016年版8月30日は冒険家の日。由来や有名な冒険家。仕事について紹介
こんにちは、ヒロです。 8月30日は冒険家の日です。由来や日本や世界のぼうけん
-

-
2016年版7月8日はレントゲンの日。由来やレントゲンの仕組みや種類について紹介
こんにちは、ヒロです。 11月8日はレントゲンの日です。由来やレントゲンの仕組みや種類
-

-
2016年版12月7日は国際民間航空デーです。由来や飛行機の歴史についてご紹介
こんにちは、ヒロです。 12月7日は国際民間航空デーです。由来や飛行機の歴史についてご紹介
-

-
2016年版10月30日は香りの記念日。由来や香水が苦手な人にもオススメの香水紹介。
こんにちは、ヒロです。 10月30日は香りの記念日です。由来や香水が苦手な人にもオスス
カテゴリー
- Super Mario Run関連
- お笑い関連
- はじめしゃちょー
- はやりもの
- インターネット関連
- エンターテイメント
- ゲーム攻略
- スポーツ関連
- ダイエット関連
- ドラマ関連
- パソコン関連
- ブログ運営
- ポケモンGO関連
- ユーチューバー
- リオオリンピック関連
- 不思議な現象
- 教育
- 映画関連
- 最先端医療
- 未分類
- 熊本地震
- 社会情勢
- 簡単シリーズ
- 芸能関連
アーカイブ
- 2019年5月
- 2019年3月
- 2018年10月
- 2018年3月
- 2017年3月
- 2017年2月
- 2017年1月
- 2016年12月
- 2016年11月
- 2016年10月
- 2016年9月
- 2016年8月
- 2016年7月
- 2016年6月
- 2016年5月
- 2016年4月
- 2016年3月
- 2016年2月
- 2016年1月
- 2015年12月












